急性肾功能衰竭
急性肾功能衰竭
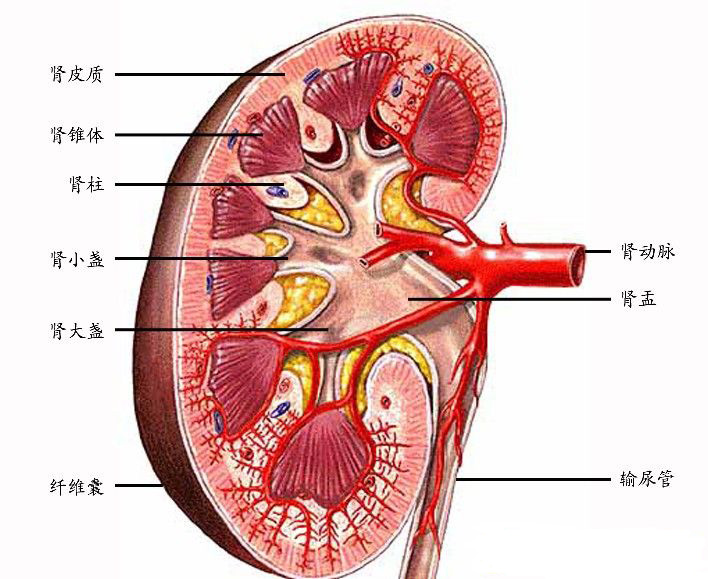
急性肾衰竭(acute renal failure,ARF)简称急肾衰,属临床危重症。该病是一种由多种病因引起的急性肾损害,可在数小时至数天内使肾单位调节功能急剧减退,以致不能维持体液电解质平衡和排泄代谢产物,而导致高血钾、代谢性酸中毒及急性尿毒症综合征,此综合征临床称为急性肾功能衰竭。
引起急性肾小管坏死的病因多种多样,可概括为两大类:
1、肾中毒:对肾脏有毒性的物质,如药物中的磺胺、四氯化碳;抗生素中的多粘菌素,甲氧氟烷麻醉剂等;生物毒素如蛇毒、蜂毒等,都可在一定条件下引起急性肾小管坏死。
2、肾缺血:严重的肾缺血如重度外伤、大面积烧伤、大手术、大量失血、产科大出血、重症感染、败血症、脱水和电解质平衡失调,特别是合并休克者,均易导致急性肾小管坏死。
此外,血管内溶血释放出来的血红蛋白,以及肌肉大量创伤时的肌红蛋白,通过肾脏排泄,可损害肾小管而引起急性肾小管坏死。
急性肾衰竭(acute renal failure,ARF)简称急肾衰,属临床危重症。该病是一种由多种病因引起的急性肾损害,可在数小时至数天内使肾单位调节功能急剧减退,以致不能维持体液电解质平衡和排泄代谢产物,而导致高血钾、代谢性酸中毒及急性尿毒症综合征,此综合征临床称为急性肾功能衰竭。
引起急性肾小管坏死的病因多种多样,可概括为两大类:
1、肾中毒:对肾脏有毒性的物质,如药物中的磺胺、四氯化碳;抗生素中的多粘菌素,甲氧氟烷麻醉剂等;生物毒素如蛇毒、蜂毒等,都可在一定条件下引起急性肾小管坏死。
2、肾缺血:严重的肾缺血如重度外伤、大面积烧伤、大手术、大量失血、产科大出血、重症感染、败血症、脱水和电解质平衡失调,特别是合并休克者,均易导致急性肾小管坏死。
此外,血管内溶血释放出来的血红蛋白,以及肌肉大量创伤时的肌红蛋白,通过肾脏排泄,可损害肾小管而引起急性肾小管坏死。
发病机理:
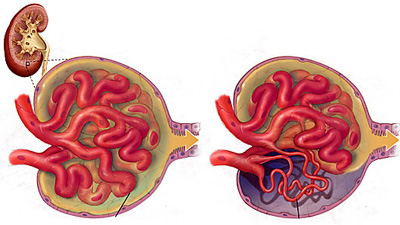
急性肾小管坏死的具体发病过程,目前尚未完全明了。它的发生与急性肾衰竭发病机理下述有关:
1、肾小球滤过率极度降低产生的机理可能是由于前述多种原因引起肾小管缺血或中毒,发生肾小管上皮细胞损伤,使近曲小管对钠的的重吸收减少,以致原尿中的钠、水量增多。
2、肾小管腔阻塞,受损伤后坏死、脱落的肾小管上皮细胞和炎症渗出物、血(肌)红蛋白等,结成团块和管型,阻塞管腔,使原尿下流受阻,因而少尿。
3、肾小管管壁破裂,原尿外溢。
4、有人认为各种原因引起的肾缺血所致的急性肾衰。
急性肾小管坏死的具体发病过程,目前尚未完全明了。它的发生与急性肾衰竭发病机理下述有关:
1、肾小球滤过率极度降低产生的机理可能是由于前述多种原因引起肾小管缺血或中毒,发生肾小管上皮细胞损伤,使近曲小管对钠的的重吸收减少,以致原尿中的钠、水量增多。
2、肾小管腔阻塞,受损伤后坏死、脱落的肾小管上皮细胞和炎症渗出物、血(肌)红蛋白等,结成团块和管型,阻塞管腔,使原尿下流受阻,因而少尿。
3、肾小管管壁破裂,原尿外溢。
4、有人认为各种原因引起的肾缺血所致的急性肾衰。
临床表现
少尿期
1、大多数在先驱症状12-24小时后开始出现少尿或无尿。一般持续2-4周。
1、大多数在先驱症状12-24小时后开始出现少尿或无尿。一般持续2-4周。
2、可有厌食、恶心、呕吐、腹泻、呃逆、头昏、头痛、烦躁不安、贫血、出血倾向、呼吸深而快、甚至昏迷、抽搐。
3、代谢产物的蓄积:血尿素氮、肌酐等升高。出现代谢性酸中毒。
4、电解质紊乱:可有高血钾、低血钠、高血镁、高血磷、低血钙等。尤其是高钾血症。严重者可导致心跳骤停。
5、水平衡失调,易产生过多的水潴溜;严重者导致心力衰竭,肺水肿或脑水肿。
6、易继发呼吸系统及尿路感染。
多尿期
少尿期后尿量逐渐增加,当每日尿量超过500ml时,即进入多尿期。此后,尿量逐日成倍增加,最高尿量每日3000-6000ml,甚至可达到10000ml以上。在多尿期初始,尿量虽增多,但肾脏清除率仍低,体内代谢产物的蓄积仍存在。约4-5天后,血尿素氮、肌酐等随尿量增多而逐渐下降,尿毒症症状也随之好转。钾、钠、氯等电解质从尿中大量排出可导致电解质紊乱或脱水,应注意少尿期的高峰阶段可能转变为低钾血症。此期持续1-3周。
恢复期
尿量逐渐恢复正常,3-12个月肾功能逐渐复原,大部分患者肾功能可恢复到正常水平,只有少数患者转为慢性肾功能衰竭。
治疗:
少尿期常因急性肺水肿高钾血症上消化道出血和并发感染等导致死亡故治疗重点为调节水电解质和酸碱平衡控制氮质潴留供给适当营养防治并发症和治疗原发病。
卧床休息、清淡流质或半流质食物、早期应限制蛋白质、维护水平衡、预防和治疗高钾低钠低钙与高磷血症、纠正代谢性酸中毒、应用速尿和甘露醇、抗感染治疗、营养支持疗法、血液透析或腹膜透析、连续性静脉-静脉血液滤过。
多尿期开始时威胁生命的并发症依然存在治疗重点仍为维持水电解质和酸碱平衡控制氮质血症治疗原发病和防止各种并发症。
恢复期一般无需特殊处理定期随访肾功能避免使用对肾脏有损害的药物
在原发病,对各种引起本病的原因如肾小球疾病及间质小管疾病肾血管疾病所引起的急性肾功能衰竭还应针对原发病进行治疗另外可选用肾脏保护及修复促进药物;如大剂量维生素E促肝细胞生长因子胰岛素样生长因子表皮生长因子甲状腺素以及冬虫夏草等中药。
多尿期
少尿期后尿量逐渐增加,当每日尿量超过500ml时,即进入多尿期。此后,尿量逐日成倍增加,最高尿量每日3000-6000ml,甚至可达到10000ml以上。在多尿期初始,尿量虽增多,但肾脏清除率仍低,体内代谢产物的蓄积仍存在。约4-5天后,血尿素氮、肌酐等随尿量增多而逐渐下降,尿毒症症状也随之好转。钾、钠、氯等电解质从尿中大量排出可导致电解质紊乱或脱水,应注意少尿期的高峰阶段可能转变为低钾血症。此期持续1-3周。
恢复期
尿量逐渐恢复正常,3-12个月肾功能逐渐复原,大部分患者肾功能可恢复到正常水平,只有少数患者转为慢性肾功能衰竭。
治疗:
少尿期常因急性肺水肿高钾血症上消化道出血和并发感染等导致死亡故治疗重点为调节水电解质和酸碱平衡控制氮质潴留供给适当营养防治并发症和治疗原发病。
卧床休息、清淡流质或半流质食物、早期应限制蛋白质、维护水平衡、预防和治疗高钾低钠低钙与高磷血症、纠正代谢性酸中毒、应用速尿和甘露醇、抗感染治疗、营养支持疗法、血液透析或腹膜透析、连续性静脉-静脉血液滤过。
多尿期开始时威胁生命的并发症依然存在治疗重点仍为维持水电解质和酸碱平衡控制氮质血症治疗原发病和防止各种并发症。
恢复期一般无需特殊处理定期随访肾功能避免使用对肾脏有损害的药物
在原发病,对各种引起本病的原因如肾小球疾病及间质小管疾病肾血管疾病所引起的急性肾功能衰竭还应针对原发病进行治疗另外可选用肾脏保护及修复促进药物;如大剂量维生素E促肝细胞生长因子胰岛素样生长因子表皮生长因子甲状腺素以及冬虫夏草等中药。

 打印本文
打印本文 关闭窗口
关闭窗口